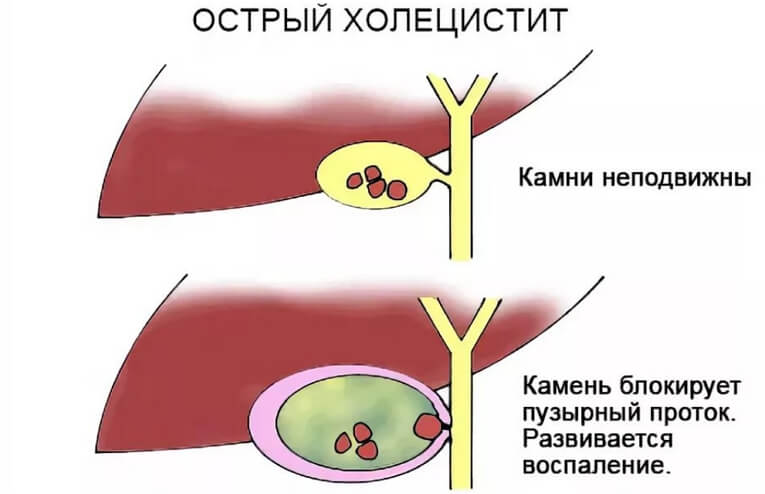
Острое состояние, сопровождающееся воспалительным процессом в желчном пузыре – достаточно частая клиническая ситуация. Холецистит развивается в результате нарушения желчеоттока из-за блокирования протоков. Он опасен такими осложнениями, как разрушение стенок органа.
Основное число диагнозов с названием «острый холецистит» связано с образованием камней в пузыре, также, около 55% пациентов страдает бактериальным заражением желчи патогенной микрофлорой.
Как правило, эпизод острой формы заболевания возникает разово, активно развивается и своевременной помощи стихает без каких-либо осложнений. Однако при регулярном повторении приступов и отсутствии должной терапии развивается хронический холецистит.
Чаще всего, острый холецистит диагностируется у пациентов женского пола и вероятность его развития повышается с возрастом. Мужчины реже страдают приступами, а риск возникновения выше при нарушении гормонального фона.
Основные причины
Как уже было отмечено, основное число клинических случаев острого холецистита диагностируется у пациентов с камнями в желчном пузыре и осложнениями желчнокаменной болезни. Намного чаще острой формой страдают пациенты пожилого возраста из-за большого числа соматических патологий.
К основным причинам развития относятся:
- нарушение режима питания и употребление слишком жирной, жаренной, острой еды. Это провоцирует повышенное желчеобразование и спазм желчевыводящих путей;
- бескаменная форма заболевания является последствием инфекций, а также тромбоза артерии;
- закупорка конкрементами просвета пузыря.
Сопутствующими факторами являются патологические состояния желудка, такие как язва, гастрит. Эти состояния приводят к ослаблению защитных функций и попаданию патогенной микрофлоры в билиарную систему.
Опасность острого холецистита заключается в том, что его достаточно сложно заранее прогнозировать. У пациента всю жизнь конкременты могут никак себя не проявлять, а в один момент создать угрозу для жизни.
Как проявляется заболевание
До недавнего времени, клиническая практика опиралась на то, что главным фактором развития заболевания являлась бактериальная инфекция. Сегодня подходы поменялись, поэтому лечение направлено не на устранение воспаления, а на ликвидацию блока.
Блокирование основного канала желчного пузыря конкрементом, запускает все остальные патологические процессы внутри органа. Процесс усугубляется спазмом в желчевыводящих путях и последующим сильным отеком. На фоне гипертензии, активизируется патогенная микрофлора, вызывающая воспалительный процесс.
В свою очередь, высокое давление в желчевыводящих протоках запускает различные острые процессы и осложнения – холецистит, холангит, острый панкреатит. В добавок ко всему, нарушается микроциркуляция в мягких тканях, еще больше повышается давление и происходит замыкание порочного цикла.
Классификация заболевания
В зависимости от морфологических изменений в тканях органа бывают четыре стадии острого холецистита:
- катаральный;
- флегмонозный;
- гангренозный;
- комбинированный: флегмонозно-гангренозный.
Соответственно, разная выраженность воспалительного процесса подразумевает наличие характерной клинической картины. Так, например, катаральный острый холецистит характеризуется воспалением слизистой оболочки органа и проявляется болью средней выраженности, у пациента нет интоксикации, но есть тошнота.
Флегмонозный вариант заболевания поражает все части стенки желчного, пациент страдает от сильной боли, повышается температура тела выше субфебрильных значений, присутствует рвота и вздутие живота.
Гангренозная форма имеет ярко выраженную интоксикацию:
- учащенное сердцебиение;
- повышение температуры тела выше 38 градусов;
- обезвоживание организма;
- проявляется раздражение брюшной полости.

Если присутствует перфорация органа, наблюдается следующая клиническая картина – сильно напряжены мышцы брюшной стенки спереди, диагностируются симптомы Менделя, Воскресенского, присутствует вздутие и интоксикация.
При несвоевременном оказании медицинской помощи пациенту, все перечисленные формы заболевания могут перетекать друг в друга с быстрыми деструктивными изменениями.
Какие могут быть осложнения
Как мы уже отметили, при длительном нелеченом заболевании, возможно развитие серьезных осложнений. Среди самых опасных необходимо выделить:
- перивезикальный инфильтрат. Развивается примерно на третьи или четвертые сутки после начала заболевания, пациент испытывает сильную боль и интоксикационный синдром, которые могут со временем ослабевать.
В данной ситуации, может помочь правильно подобранное консервативная терапия, позволяющая ликвидировать инфильтрат за несколько месяцев. При негативном стечении обстоятельств есть риск развития перивезикального абсцесса;
- перитонит или воспаление брюшины - это самое опасное осложнение. Патология развивается при перфоративных процессах в стенке пузыря и попадании желчи в пространство брюшины. Пациент чувствует острую боль по всей поверхности живота.
Интоксикация носит тяжелый характер, наблюдается возбуждение, сильные боли, с прогрессом перитонита появляется апатичность. На фоне патологии заметно вздутие живота, нарушение перистальтики кишечника, напряжение брюшной стенки.
При проведении ультразвуковой диагностики видно наличие жидкости в брюшине. Рентген показывает сниженный тонус кишечника. В данном случае показана немедленная хирургическая операция;
- холангит – воспалительный процесс желчных протоков, при котором состояние пациента становится тяжелым с выраженным синдромом интоксикации. Наблюдается лихорадочное состояние, высокая температура тела, озноб. При пальпации обнаруживается увеличение размеров печени, желтуха, синдром цитолиза.
Ультразвуковое исследование показывает расширение печеночных протоков, лабораторный анализ крови показывает повышенное содержание лейкоцитов, уровня билирубина, высокую активность аминотрансфераз и фосфотазы. Отсутствие экстренного лечения заканчивается летальным исходом в результате печеночной недостаточности.
Какие симптомы наблюдаются у пациента
Как правило, клиническая картина представлена тремя синдромами:
- болевым;
- диспепсическим;
- интоксикационным.
В начале обострения болезни возникает печеночная колика, которую сопровождает боль в правой части живота под ребрами, она может отдавать в поясницу или ключицу. Самое болезненное место располагается в точке Кера – находится в проекции желчного пузыря.
В некоторых случаях, развивается синдром Боткина – развитие сильных болей за грудиной с признаками ишемии. Данная ситуация нередко сбивает с толку даже опытных врачей, которые диагностируют ишемическую болезнь сердца вместо острого холецистита.
Чтобы избежать ошибки, необходима тщательная диагностика симптомов заболевания, учитывая анамнез, общую клиническую картину и результаты анализов. Если присутствуют осложненные формы острого холецистита, боль со временем меняется, она становится разлитой по всей брюшине.
При этом, интоксикация сопровождается:
- повышением температуры тела выше 38 градусов;
- учащенным пульсом;
- сухостью кожи и слизистых оболочек либо наоборот, гипергидрозом;
- потерей аппетита;
- головокружением и головной болью;
- мышечной слабостью.
Причем, степень подъема температуры тела зависит от выраженности воспалительных процессов в желчном пузыре. При катаральной форме, она может подниматься до 38 градусов, при деструктивных процессах в органе – свыше 38 градусов.
Диспепсия проявляется в виде сильной тошноты и рвоты, которая может возникать однократно, либо повторяться постоянно при сопутствующем воспалении поджелудочной.
Лечение острой формы заболевания
Практически все пациенты с диагностированной острой формой холецистита подлежат срочной госпитализации. На основании сбора анамнеза, жалоб и лабораторной диагностики выстраивается тактика лечения.
Если у пациента имеются тяжелые осложнения в виде абсцесса или деструктивного холецистита – проводится экстренная операция. Методика побирается по состоянию пациента, возможностям клиники и опыта хирурга.
При отсутствии тяжелых осложнений холецистита, в условиях стационара проводится консервативная терапия, которая позволяет разблокировать желчный пузырь от конкрементов. Для этого назначаются спазмолитические медикаменты, М-холинолитики, внутривенные инфузии, антибактериальные препараты.
Одним из эффективных методов купирования болевого синдрома и спазма является новокаиновая блокада круглой связки печени. Ее выполняют по специальной методике под лапороскопическим и УЗИ контролем. Если консервативная терапия не дала результата в течение суток после начала, проводится – холецистэктомия (удаление желчного пузыря).
При своевременном и правильном лечении, прогноз при остром холецистите достаточно благоприятный. Однако, чтобы избежать осложнений, требуется соблюдение длительного периода времени специального режима питания с исключением жирной, острой и жаренной пищи.
Кроме того, питание должно быть дробным, с небольшими порциями, не менее 5-6 раз в день. Дополнительно, назначаются ферментативные препараты, растительные масла, желчегонные средства (после операции). Немаловажна и профилактика острого холецистита.
Мероприятия заключаются в своевременном обнаружении и санации конкрементов. У пациентов с калькулезным холециститом проводится холецистэктомия. Важно избегать провоцирующих факторов, которые могут вызвать обострение холецистита и соблюдать поддерживающую диету.
Список препаратов:
Бактериофаг
Все лекарства, доступные к продаже в аптеках Вашего города, а также цены на них, Вы можете увидеть на нашем сайте, введя в поисковой строке название лекарства и запустив поиск.